Если вы хотите сделать ЭКО, не знаете с чего начать, вот вам пошаговая инструкция: обращаетесь в репродуктивный центр, проходите обследование и вступаете в протокол. Процедура ЭКО от начала до конца в стандартных случаях длится лишь 3 недели: она включает стимуляцию суперовуляции, пункцию фолликулов, эмбриологический этап и перенос эмбрионов. А теперь подробнее обсудим сам процесс, как делают ЭКО женщинам. Также поговорим, что такое процедура ЭКО.
Процедура ЭКО – что это?
Если врач предложил вам искусственное оплодотворение, вам трудно сразу принять решение, согласны вы на эту процедуру или нет, ведь возможно вы даже не знаете, что это и как делается ЭКО. Проведем краткий ликбез. Объясним простым языком, что такое ЭКО и как его делают.
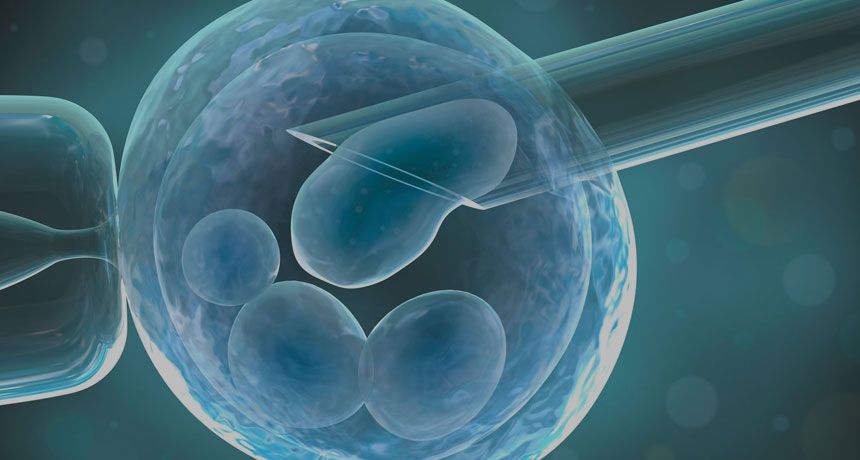
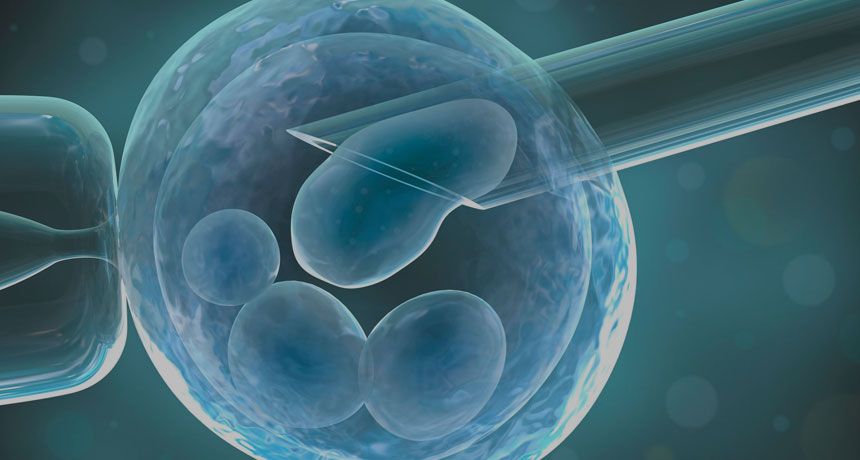
Начнем с того, что означает ЭКО. Аббревиатура расшифровывается как экстракорпоральное оплодотворение – то есть, осуществляемое за пределами организма, «в пробирке». В стандартных случая это выглядит так: у женщины берут ооциты у мужчины сперму, а затем их смешивают. Наступает оплодотворение яйцеклетки, после чего она превращается в эмбрион. Таких эмбрионов получают несколько. В инкубаторе они вырастают до возраста 3-6 дней. Затем эмбрион помещают в матку женщины при помощи катетера. В случае успеха он встраивается в её стенку, что приводит к наступлению беременности. Но не стоит сильно огорчаться и при отсутствии беременности, так как делается ЭКО зачастую несколько раз, и рано или поздно положительный результат будет достигнут.
Теперь вы знаете, что это такое ЭКО оплодотворение, в общих чертах. Однако по нюансам проведения процедуры разные её варианты сильно отличаются, все зависит от Вашего организма и причин бесплодия. Различия могут быть на любых этапах, в том числе при самом оплодотворении. Например вместо обычного смешивания мужских и женских половых клеток эмбриологи могут сделать это «вручную»: взятьсперматозоид и внедритьего внутрь яйцеклетки. Это называется ИКСИ (интрацитоплазматическая инъекция сперматозоидов). Далее мы подробно обсудим, что такое ЭКО оплодотворение, с описанием всех этапов процедуры. Читайте дальше, чтобы узнать все про ЭКО.
Подготовка к процедуре ЭКО
С чего начать ЭКО? Конечно же, с подготовки. Она должна быть не только моральной. Подготовка заключается в обследовании. Его проходят все без исключения пациенты, и стандартный объем диагностики прописан в рекомендациях РАРЧ (Российской ассоциации репродуктологов человека), но не исключено, что вам потребуются не все обследования, ведь многие из них вы уже делали на этапе диагностики бесплодия, и некоторые имеют длительный «срок годности».
Кроме того, проводится стандартная прегравидарная подготовка, как перед любой беременностью:
- прием фолиевой кислоты обоими партнерами;
- прием витамина D и йода женщиной;
- вакцинация от краснухи, кори, дифтерии, столбняка;
- отказ от курения, алкоголя, наркотиков, исключение профессиональных вредностей и других неблагоприятных экологических факторов.
Обследования перед ЭКО
Перед тем как сделать ЭКО женщине нужно пройти такие исследования:
- гинекологический осмотр;
- анализ крови на гормоны;
- УЗИ малого таза;
- мазок из влагалища на флору;
- ПЦР на цитомегаловирус и генитальный герпес;
- мазок из шейки матки на онкоцитологию;
- общеклинические анализы;
- исследование крови на наличие антител к краснухе;
- флюорография;
- ЭКГ;
- УЗИ молочных желез (после 40 лет маммография);
- консультация терапевта;
- консультация узких специалистов в случае наличия хронических заболеваний (для исключения противопоказаний).
Гистеросальпингография для оценки проходимости маточных труб не требуется перед ЭКО. Так как проходит процедура путем введения эмбриона в матку через влагалище, трубы в этом процессе никак не задействованы, поэтому не имеет значения, проходимы они или нет.
Мужчине перед тем как делается ЭКО нужно сдать спермограмму.
Обоим партнерам перед тем как проводят ЭКО нужно сдать такие анализы:
- кровь на ВИЧ, сифилис, вирусные гепатиты;
- урогенитальные мазки с проведением ПЦР на половые инфекции.
В каких случаях проводится ЭКО?
ЭКО у пациентов с бесплодием проводят, если:
- бесплодие является абсолютным (например нет сперматозоидов в сперме мужчины, непроходимы обе маточные трубы у женщины);
- вероятность достижения беременности с помощью ЭКО выше, чем с использованием других методик.
Вопреки распространенному заблуждению, нет никаких 6, 9 или 12 месяцев, в течение которых якобы нужно лечиться от бесплодия другими методами, прежде чем перейти к ЭКО. Эту процедуру врачи могут назначить хоть в первый день после обращения пациентки, если она необходима для достижения беременности, в то время как другие варианты лечения кажутся бесперспективными.
Показания для ЭКО у пациентов без бесплодия:
- ВИЧ-инфекция у одного из партнеров;
- невозможность проведения полового акта (эректильная дисфункция, ретроградная эякуляция, вагинизм или другие причины);
- наличие показания к преимплантационному генетическому тестированию (проверке генетического материала эмбриона, обычно для профилактики хромосомных аномалий и генетических болезней).
Как делают ЭКО?
Есть немало вариантов, как происходит ЭКО от начала до конца, так как вариантов процедуры достаточно много. Начнем с описания классического варианта. Вот как проходит процедура ЭКО в стандартных случаях после консультации с врачом репродуктологом:
- Стимуляция суперовуляции. Женщина получает гормоны, чтобы в яичниках выросло много фолликулов с яйцеклетками. Без гормонов выросла бы в лучшем случае одна, а возможно и ни одной, если учесть, что к репродуктологом обращаются по поводу бесплодия, которое нередко бывает ановуляторным.
- Пункция фолликулов. Врач делает прокол со стороны влагалища, чтобы извлечь жидкость с яйцеклетками прямо из яичников. Не стоит бояться этой манипуляции. Вы не почувствуете боли, так как происходит процедура под безопасным кратковременным внутривенным наркозом.
- Оплодотворение. Предполагает обычное смешивание яйцеклеток со спермой или проведение ИКСИ – сперматозоиды, которые хорошо выглядят с точки зрения эмбриолога, «отлавливаются» и помещаются внутрь яйцеклетки при помощи микроинструментария.
- Культивирование эмбрионов. Их выращивают в условиях, близких к таковым в маточных трубах. Эмбрионы растят от 3 до 6 дней.
- Перенос эмбрионов. Безболезненная процедура, не требующая анестезии. Врач вводит мягкий катетер в матку и выпускает жидкость с эмбрионом (обычно он один).
Собственно это весь процесс ЭКО от начала до конца. Хотя этапами процедуры также считается поддержка лютеиновой фазы беременности, а также диагностика беременности, по факту это всего лишь период ожидания результатов процедуры.
Протоколы ЭКО
Вы уже знаете с чего начинается ЭКО: первым этапом является стимуляция суперовуляции. Но мы уже говорили, что это лишь в классическом варианте. А есть и множество других, которые отличаются от стандарта. Например у некоторых женщин процедура ЭКО проводится в естественном цикле. Врачи просто наблюдают за ростом фолликула, а затем в нужный момент пунктируют его и забирают яйцеклетку. Кроме того, после первой процедуры обычно остаются дополнительные эмбрионы, которые замораживают. Для женщин, у которых уже есть такие эмбрионы, не требуется повторная стимуляция суперовуляции. Достаточно разморозить уже имеющийся эмбрион и перенести его в матку в период «имплантационного окна».
Если же стимуляция суперовуляции проводится, то она может быть выполнена разными способами. Эти способы называют протоколами. Они определяют, когда и какие препараты будут использованы. Соответственно, от выбора этой схемы зависит, на какой день цикла начинается протокол ЭКО.
Протоколов бывает много, например:
- короткий;
- длинный;
- супердлинный;
- шанхайский;
- японский;
- криопротокол и т.д.
Как проходит протокол ЭКО
Наиболее распространенным является короткий протокол. На 2-4 день цикла вводят первую дозу гонадотропинов. Они обеспечивают созревание множества фолликулов в яичниках. Дозировки и длительность применения варьируют у разных пациентов, так как зависят от ответа на стимуляцию. В середине цикла, когда фолликул достигает 18 мм, вводят триггер овуляции – препарат ХГЧ. Через 36 часов проводят пункцию фолликулов.
Иногда врачи используют длинный протокол, который начинают с предыдущего цикла, примерно за неделю до менструации. Врачи используют гормоны, подавляющие функцию гипофиза.
При супердлинном протоколе гормоны начинают использовать за несколько месяцев до ЭКО, чтобы полностью взять под контроль менструальный цикл.
Шанхайский протокол предполагает две стимуляции и две пункции фолликулов в одном цикле. С его помощью можно получить больше яйцеклеток.
Японский протокол предполагает стимуляцию антиэстрогенами вместо гонадотропинов. Яйцеклеток созревает мало, но стимуляцию проводят несколько циклов подряд, и все ооциты замораживают.
Криопротоколом называют процедуру ЭКО, которая фактически состоит лишь из переноса эмбрионов, которые хранятся в замороженном виде. Хотя гормоны всё равно могут быть назначены, ведь они помогают подготовить эндометрий.
Таким образом, есть немало вариантов, как проходит ЭКО. Врач после обследования предложит вам оптимальный способ выполнения процедуры.
ЭКО с донорским ооцитом или спермой
В стандартных случаях когда делают ЭКО, для оплодотворения используют яйцеклетки женщины и сперму её партнера. Но бывают случаи, когда:
- партнера нет;
- у партнера нет сперматозоидов;
- у самой женщины нет яйцеклеток;
- половые клетки партнеров несут некачественный генетический материал, поэтому беременность невозможна или потомству обязательно передадутся наследственные заболевания.
Во всех этих случаях используется донорский биоматериал: яйцеклетки, сперма.
Донорские ооциты чаще всего используют у возрастных женщин после истощения овариального резерва. Их применяют в ситуациях, когда добиться созревания собственных яйцеклеток не удается. Хотя женщина выносит и родит такого ребенка, он не будет ей генетически родным.
Донорская сперма используется, если нет партнера или у партнера нет сперматозоидов, а также при риске передачи генетического заболевания или в случае хромосомных аномалий, которые делают сперматозоиды непригодными к оплодотворению.
ЭКО с донорским эмбрионом
Донорские эмбрионы используются очень редко. Их применение возможно, если:
- у обоих супругов нет половых клеток;
- у женщины нет половых клеток, а кроме того, нет партнера, который бы согласился стать отцом;
- у двух партнеров есть наследственное заболевание, передачи которого ребенку невозможно избежать.
Кроме того, ЭКО донорского эмбриона используют в программах с суррогатным материнством. Это когда женщина за деньги вынашивает ребенка для супружеской пары. Эмбрион, который переносится, не содержит генетического материала суррогатной матери. Соответственно, для неё он является донорским, а сами доноры – это будущие родители ребенка, генетические и социальные.
Поддержка лютеиновой фазы при ЭКО
Так как происходит ЭКО в стимулированном цикле, который проходит далеко не так, как предусмотрено природой, в организме женщины часто случаются гормональные сбои. Полноценной второй (лютеиновой) фазы цикла нет, количество прогестерона недостаточное для поддержки беременности.
Но это не проблема, так как проходит процедура ЭКО с медикаментозной поддержкой лютеиновой фазы. Прогестерон или его синтетические аналоги женщина получает в виде пероральных или вагинальных таблеток. Гормоны принимают минимум 2 недели – до анализа крови на ХГЧ (на беременность). Если беременности нет, лекарства отменяют. Если она наступила, то поддержку продолжают до 3 месяцев – в течение всего первого триметра. Затем поддержка не нужна, потому что сформируется плацента. Она будет вырабатывать столько прогестерона, что то количество, которое содержится внутри таблетки, покажется каплей в море.
Что делать после ЭКО?
После ЭКО не нужно ничего делать, кроме использования назначенных врачом препаратов. С точки зрения доказательной медицины нет необходимости:
- соблюдать строгий постельный режим;
- избегать половых контактов;
- ограничивать авиаперелеты;
- брать длительный отпуск на работе;
- долго не купаться и т.д.
Вы ничего не сможете сделать, чтобы повысить вероятность беременности. В то же время вы многое можете сделать, чтобы снизить свои шансы, поэтому стоит соблюдать все рекомендации, которые обычно дают беременным: исключить перегревания и переохлаждения, стрессы и тяжелые физические нагрузки, алкоголь и курение. А ещё желательно не заразиться респираторными инфекциями в этот период, поэтому избегайте мест, где очень много людей находятся в замкнутом плохо проветриваемом пространстве.
Вероятность наступления беременности после ЭКО
По данным регистра РАРЧ за 2020 год, вероятность беременности в среднем по российским репродуктивным клиникам составляет:
- на начатый цикл 28,9%;
- на пункцию фолликулов 30,0%;
- на перенос эмбрионов 34,8%.
Результаты существенно зависят от возраста. Особенно заметной становится разница в группе пациенток старше 40 лет. По сравнению с группой до 35 лет у них в 2,3 раза ниже шансы забеременеть и в 3 раза ниже шансы родить ребенка.
Показатели значительно лучше при переносе замороженных эмбрионов. Вероятность наступления беременности в 2020 году составила:
- 45,8% для женщин до 35 лет;
- 39,8% для возрастной категории 35-39 лет;
- 30,7% для тех, кому больше 40 лет.
Таким образом, ЭКО после первой попытки чаще бывает неудачным, чем удачным, но даже возрастные женщины обычно беременеют после нескольких попыток.
Осложнения при ЭКО
Осложнения ЭКО встречаются очень редко. Это в целом безопасная процедура.
По данным РАРЧ, в 2020 году частота осложнений составила 1,2%. Ровно столько же, сколько в 2019 году, и существенно меньше, чем в 2018 году, когда было 1,9%.
Самое частое осложнение – трубная беременность, частота которой составила 0,5%. Но стоит учитывать, что при естественном зачатии частота этого осложнения втрое выше – около 1,5%. Так что в этом отношении ЭКО скорее защищает женщину от трубной беременности, чем способствует ей.
Вторым самым частым осложнением является синдром гиперстимуляции яичников. Обычно он протекает в легкой форме. Частота синдрома настолько тяжелого, что он потребовал госпитализации в стационар, за 2020 год составила 0,3%.
Осложнения пункции фолликулов встречаются очень редко. В 2020 году частота составила 0,1%. На всю страну зафиксировано 140 случаев кровотечений и 2 случая инфекционных осложнений.
Статистика говорит о том, что бояться ЭКО нет смысла. Сама беременность и роды куда опаснее, чем ЭКО, но обычно наличие рисков для здоровья не становится поводом отказываться от материнства. К тому же, делать ЭКО куда безопаснее, чем например водить автомобиль, переходить дорогу или пользоваться наземным общественным транспортом. За 2019 год от осложнений ЭКО умерла одна женщина. За тот же 2019 год в ДТП погибло около 17 тысяч человек. За 2020 год смертей от ЭКО не зафиксировано вообще, а в результате ДТП погибло 16,152 человек.
Когда можно повторить попытку после неудачного ЭКО?
Так как происходит процедура ЭКО по-разному, рекомендации в отношении частоты попыток тоже отличаются.
Сразу стоит сказать, что в следующем менструальном цикле вступить в протокол вы никак не сможете. Ведь по завершению предыдущего вы будете ждать две недели, чтобы сдать анализы, и проверить, беременны вы или нет. Таким образом, месяц перерыва делается «автоматически».
Достаточно этого или нет? Обычно – да, если следующий цикл пройдет с криоконсервированными эмбрионами. Но если их не осталось, и стимуляцию суперовуляции придется проходить повторно, тогда лучше дать яичникам отдохнуть в течение ещё одного цикла. В этом случае ЭКО будет проводиться 1 раз в 3 месяца.
Когда делать тест на беременность после ЭКО
Тест на беременность после ЭКО делают точно так же, как при попытках естественного зачатия: берут бумажную полоску и окунают её в мочу. Если две полоски есть, значит беременность наступила. Если полоска только одна, значит беременности нет или вы сделали тест очень рано.
Тест обычно делают из любопытства. Потому что для подтверждения или исключения беременности всем, кто делал ЭКО, назначают анализ крови на ХГЧ. Он более информативен, так как позволяет предположить, нормально ли протекает беременность, сколько в матке плодов, а также оценить динамику: достаточно ли быстро растет уровень ХГЧ.
Теперь вы знаете все об ЭКО, лучше вас осведомлен разве что врач-репродуктолог. Понимая сам процесс, как делают ЭКО, вам будет проще избавиться от страхов и предрассудков. Не рассматриваете эту манипуляцию как разовую процедуру, ведь вам может потребоваться несколько попыток для достижения результата. Но у большинства пар, которые делают ЭКО несколько раз, беременность в итоге наступает, так что настраивайтесь на положительный результат и не опускайте руки в случае первоначальных неудач.
И если Вы уже решились на данную процедуру, то пройдите консультацию у врача репродуктолога, который Вам расскажет все подробности процедуры исходя из Вашего состояния.
В ЦПС “Медика” возможно пройти бесплатную консультацию врача репродуктолога. Чтобы узнать подробности обратитесь к нашим администраторам +7 812 565-31-79.